Des médecins et des microbiologistes soupçonnent désormais que, dans de très rares situations, l’intestin peut « brasser » de l’alcool à partir du sucre, influençant le comportement et abîmant le foie. Quelques affaires judiciaires très médiatisées ont attiré l’attention ; les données scientifiques qui les sous-tendent racontent aujourd’hui une histoire de santé beaucoup plus vaste.
Qu’est-ce que le syndrome d’auto-brasserie (auto-brewery syndrome)
Le syndrome d’auto-brasserie est exceptionnellement rare. Dans la littérature médicale, seuls quelques cas ont été formellement confirmés depuis les années 1970. Les personnes concernées décrivaient des étourdissements, une élocution pâteuse et une alcoolémie élevée, alors qu’elles n’avaient pas bu. En 2016, un automobiliste de New York a été acquitté après des analyses montrant une production endogène d’éthanol. En 2024, un travailleur belge poursuivi à plusieurs reprises pour conduite en état d’ivresse a convaincu un tribunal qu’il fabriquait de l’alcool à l’intérieur de son organisme.
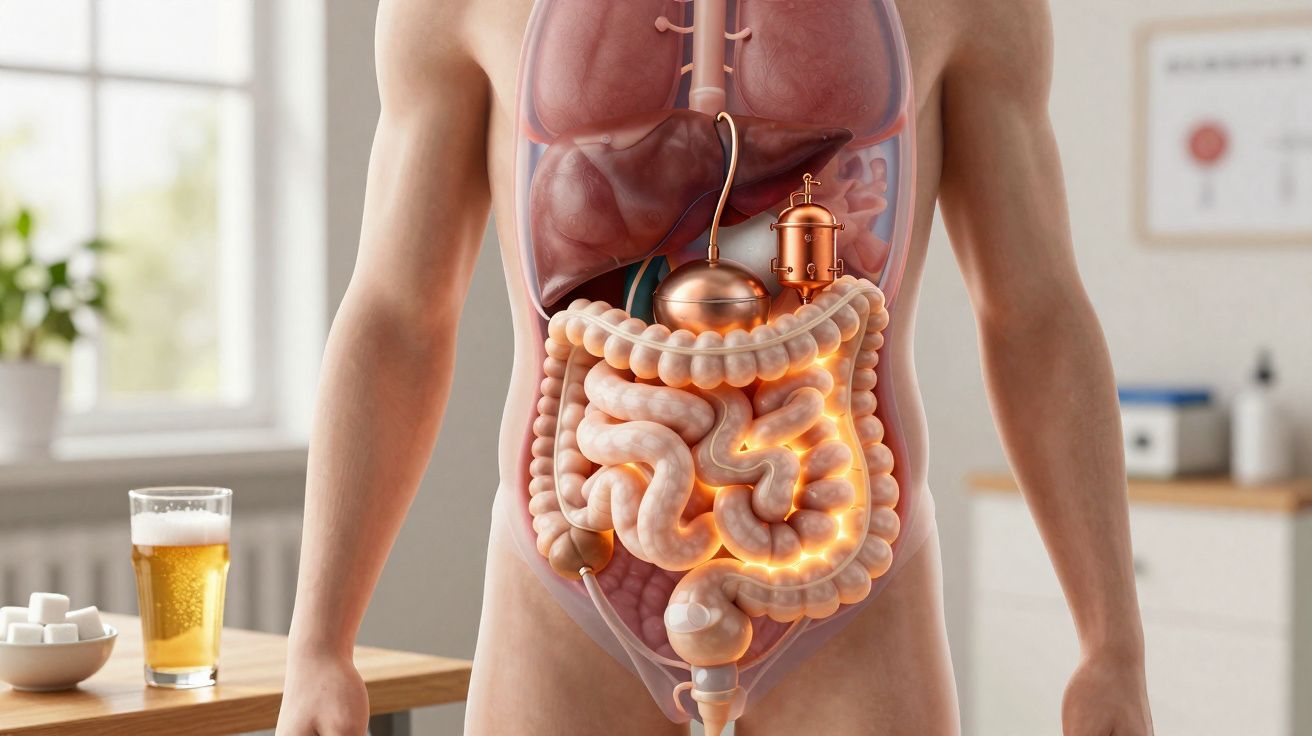
Dans ces scénarios, des microbes intestinaux fermentent les glucides en éthanol à des niveaux inhabituels. Des levures savent le faire. Certaines bactéries aussi. La vraie énigme est ailleurs : pourquoi une minorité de personnes héberge-t-elle des souches capables de fermenter bien davantage que la moyenne ?
"L’alcool endogène peut faire monter les mesures sur l’air expiré ou dans le sang après des repas sucrés, même lorsqu’aucune boisson alcoolisée n’a été ingérée."
Du syndrome rare à une maladie du foie fréquente : la MASLD
Cette curiosité renvoie à une pathologie beaucoup plus répandue : la metabolic dysfunction-associated steatotic liver disease, ou MASLD (maladie du foie stéatosique associée à un dysfonctionnement métabolique). Elle s’appelait auparavant la « stéatose hépatique non alcoolique ». La MASLD recouvre un continuum allant de l’accumulation de graisse à l’inflammation puis à la fibrose (cicatrisation). Environ un quart des adultes dans le monde vivraient avec une forme de cette maladie, l’obésité, la résistance à l’insuline et des lipides perturbés figurant parmi les facteurs qui y contribuent.
Un suspect se situe désormais dans l’intestin. En 2019, des cliniciens ont rapporté le cas d’un patient présentant à la fois un syndrome d’auto-brasserie et une MASLD sévère. Ses selles contenaient Klebsiella pneumoniae capable de libérer de grandes quantités d’éthanol à partir du sucre. Cette souche produisait quatre à six fois plus d’alcool que les souches typiquement observées chez des individus en bonne santé.
"Dans une cohorte, 61% des patients atteints de MASLD hébergeaient une Klebsiella à forte production d’alcool, contre 6% des témoins sains. La différence tenait à la production, pas à l’abondance."
Autrement dit, le problème n’était pas simplement « plus de Klebsiella ». C’était une variante se comportant comme une minuscule distillerie. Et c’est crucial, car le foie doit métaboliser l’éthanol et son sous-produit, l’acétaldéhyde ; tous deux mettent les cellules hépatiques sous stress et entretiennent l’inflammation.
Les preuves chez la souris : Klebsiella, MASLD et causalité
Pour tester la relation de cause à effet, des chercheurs ont nourri des souris saines avec la souche de Klebsiella à forte production d’alcool. En moins d’un mois, les animaux développaient une stéatose hépatique mesurable. Au bout de deux mois, les lésions du foie ressemblaient à celles observées chez des souris exposées à l’alcool. Des transplantations de selles provenant soit de patients MASLD, soit de souris atteintes, déclenchaient une atteinte hépatique chez de nouvelles souris saines, ce qui désignait le microbiome comme moteur du phénomène. Lorsque les scientifiques ont visé Klebsiella avec un virus spécifique qui la détruit, le signal de maladie disparaissait chez les animaux receveurs. Dans un autre volet, l’antibiotique carbapénème imipénem réduisait les lésions hépatiques chez des souris porteuses de la souche problématique.
Ces résultats restent précliniques. Ils ne signifient pas que les personnes devraient prendre des antibiotiques contre la stéatose hépatique. Ils indiquent en revanche que, dans certains cas, l’éthanol d’origine microbienne suffit à pousser le foie vers des dommages.
Un test au sucre pourrait-il repérer le risque de MASLD lié à Klebsiella
Puisqu’une Klebsiella à forte production d’alcool transforme le sucre en éthanol, une charge en sucre peut augmenter l’alcoolémie chez les porteurs. Chez l’animal, le signal est net. Cela ouvre une perspective dérangeante mais plausible : un test sanguin simple, avant et après une boisson sucrée dosée, pourrait un jour dépister un sous-groupe de patients MASLD concernés par ce mécanisme. À ce stade, un tel test n’est pas intégré à la routine clinique. Pour l’instant, l’idée aide surtout à comprendre pourquoi, chez une infime minorité de personnes, un dessert peut provoquer une sensation de tête légère.
Comment l’éthanol intestinal abîme le foie
L’éthanol n’est pas le seul enjeu. Le foie le transforme en acétaldéhyde, un composé réactif qui endommage les protéines et l’ADN. L’éthanol fragilise aussi la barrière intestinale, laissant passer dans le sang des fragments microbiens. Le foie interprète ces fragments comme des signaux de danger et intensifie l’inflammation. Avec le temps, la graisse s’accumule, la fibrose progresse et le risque de cirrhose augmente.
Ce que cela change pour les patients
La MASLD peut suivre de multiples voies. L’alimentation, la génétique, la graisse viscérale, les hormones, le sommeil et la sédentarité jouent tous un rôle. Les microbes intestinaux ajoutent un levier supplémentaire. Ainsi, deux personnes ayant une alimentation comparable peuvent évoluer différemment, selon les organismes présents dans leur intestin et la façon dont ces microbes utilisent le sucre.
- Signaux d’alerte à signaler au médecin traitant : étourdissements ou bouffées vasomotrices après des repas riches en glucides, haleine « alcoolisée » sans consommation d’alcool, brouillard cérébral avec des aliments sucrés, alcoolémie élevée inexpliquée.
- Facteurs susceptibles de remodeler l’écosystème intestinal : cures d’antibiotiques fréquentes, alimentation très raffinée, motricité intestinale lente, prolifération bactérienne de l’intestin grêle, apport faible en fibres.
- Examens qu’un clinicien pourrait envisager : enzymes hépatiques standard, échographie pour la graisse hépatique, HbA1c et bilan lipidique, culture de selles ou métagénomique en contexte de recherche, prises de sang sous supervision lors d’un test de charge en sucre.
- Traitements à l’étude : antibiotiques ciblés dans des cas sélectionnés, bactériophages contre Klebsiella, modulation du microbiome. Ces approches restent guidées par la recherche.
Mesures pratiques souvent demandées
Commencez par les fondamentaux qui soutiennent l’axe intestin–foie. Visez des végétaux riches en fibres, des glucides complexes réguliers, et réduisez les sucres ultra-transformés qui alimentent une fermentation rapide. Prévoyez plusieurs jours sans alcool chaque semaine. Intégrez du mouvement au quotidien. Gardez des horaires de sommeil stables.
Si des symptômes étranges suivent des aliments sucrés, tenez un journal simple : heure, composition du repas, ressenti. Apportez-le à votre médecin traitant ; les répétitions et les schémas sont utiles. Ne vous auto-médicamentez pas avec des antibiotiques ni avec des compléments non encadrés. Une mauvaise décision peut aggraver les résistances, déclencher des effets indésirables ou favoriser d’autres microbes.
"Une prise en charge ciblée doit suivre des tests. Un problème de microbiome exige de la précision, pas des comprimés tirés au hasard."
Les grandes inconnues
Pourquoi certaines personnes hébergent-elles une Klebsiella hyper-fermentaire alors que la majorité n’en a pas ? Parmi les pistes : exposition antérieure aux antibiotiques, niveaux d’oxygène dans l’intestin, disponibilité du fer, acides biliaires et génétique de l’hôte. Quelle est la fréquence de l’alcool endogène dans la MASLD « du quotidien » ? Quelle dose de sucre fait basculer l’alcoolémie au-delà de la limite légale chez des individus sensibles ? Des bactériophages ou des médicaments à spectre étroit peuvent-ils maîtriser la souche sans dommages collatéraux ? Un test sanguin de charge en sucre pourrait-il guider un traitement personnalisé ?
Implications concrètes, du dîner au volant
Au Royaume-Uni, la limite de l’éthylomètre est de 35 micrograms of alcohol per 100 millilitres of breath. Les cas où l’alcool endogène, à lui seul, dépasse ce seuil semblent rares, mais pas impossibles. Si vous ressentez une sensation d’ivresse après des aliments sucrés, évitez de conduire jusqu’à disparition des symptômes et demandez un avis médical. La loi n’excuse pas l’altération des capacités, quelle qu’en soit la source. Mieux vaut consigner les symptômes et se faire évaluer que prendre un risque sur la route.
Repères utiles pour les lecteurs
Quelques termes méritent d’être clarifiés. MASLD désigne une stéatose hépatique liée à un dysfonctionnement métabolique, et non à un mésusage d’alcool. Les anciens termes NAFLD et NASH apparaissent encore dans la recherche et dans certains comptes rendus médicaux. Le microbiome correspond aux milliers de milliards de microbes intestinaux et à leurs gènes. Éthanol endogène signifie de l’alcool fabriqué à l’intérieur du corps. L’acétaldéhyde est l’intermédiaire toxique qui donne aux lendemains difficiles leur âpreté et qui endommage les cellules du foie.
Imaginez l’intestin comme une chaîne de production. Donnez-lui des sucres simples, et certains « opérateurs » accélèrent la fermentation. Chez la plupart des gens, cette chaîne reste discrète. Chez une petite minorité, une équipe déraille, surproduit de l’éthanol et surcharge le système, que le foie doit ensuite éliminer. Identifier ces « opérateurs », mesurer leur production et les neutraliser pourrait transformer la prise en charge d’une fraction des patients atteints de stéatose hépatique.






Commentaires
Aucun commentaire pour le moment. Soyez le premier!
Laisser un commentaire